Op tijd naar het toilet door data-gedreven capaciteitsplanning - VVSOR - VVSOR

Netherlands Society for Statistics and Operations Research | Dutch
In Nederland wonen zo’n 130.000 mensen in een verpleeg- of verzorgingshuis verdeeld over meer dan 2.000 locaties. Bewoners van een verpleeg- of verzorgingshuis zijn langdurig –of in veel gevallen zelfs structureel– afhankelijk van zorg bij onder meer het opstaan, naar bed gaan, persoonlijke hygiëne, aan- en uitkleden, eten en het toedienen van medicatie. Om het voor bewoners mogelijk te maken om hun leven te leiden zoals zij dat willen, is het cruciaal dat de benodigde zorg zoveel mogelijk op het door hen gewenste tijdstip wordt geleverd. In de praktijk blijkt dit soms lastig. ‘De Patiëntenfederatie Nederland hoort het ook geregeld: ouderen die uren moeten wachten voor ze naar de wc kunnen; mensen die te lang in een natte luier zitten. Woordvoerder Thom Meens vertelt een schrijnend verhaal van een vrouw in een verpleeghuis die door de verpleegsters altijd om acht uur ’s avonds op de wc werd geholpen. Als de vrouw om negen uur zou gaan, zou ze de nacht droog doorkomen. Maar dat viel bij het verzorgingshuis niet te regelen’(Vasterman & Dekker, 2016).
Mede onder druk van krimpende budgetten wordt het een steeds grotere uitdaging om de zorg tijdig te kunnen leveren. In de praktijk merk je bijvoorbeeld dat, met name tijdens piekdrukte, zorgmedewerkers (steeds vaker) moeite hebben om aan de voorkeurstijden van de bewoners te kunnen voldoen. Een belangrijke uitdaging is om de personele capaciteit aan te laten sluiten bij de zorgvraag. Ofwel, hoeveel zorgmedewerkers zijn er nodig en wanneer moeten deze worden ingezet? In de huidige situatie gebeurt dat nog te vaak op basis van een onderbuikgevoel. Zo zijn er recentelijk bezettingsnormen geformuleerd die voorschrijven hoeveel medewerkers er minimaal moeten worden ingezet om de kwaliteit te kunnen garanderen (Centraal Planbureau, 2017). Deze normen zijn echter niet gestoeld op een uitvoerige analyse van de zorgvraag. Daarnaast maken zorgaanbieders op dit moment geen gebruik van prestatie- indicatoren die betrekking hebben op wachttijd. In de huidige situatie wordt er, wat betreft ‘tijdigheid van de zorg’, gebruik gemaakt van subjectieve maatstaven zoals cliënttevredenheid.
In dit artikel laten we zien wat de meerwaarde is van data-gedreven capaciteitsplanning. Dit wordt gedaan aan de hand van een compilatie van een aantal studies die gedaan zijn in het kader van een promotieonderzoek (Moeke, 2016). De volgende generieke onderzoeksvraag staat hierbij centraal: hoe kan wachten op zorg, in een verpleeghuissetting, worden verkort door een betere capaciteitsplanning?
Het bepalen van benodigde hoeveelheid personele capaciteit is een gecompliceerd onderwerp, waarbij zowel de vraag als het aanbod specifieke kenmerken kent. Aan de vraagzijde kunnen er twee typen zorgactiviteiten worden onderscheiden. Voor sommige zorgactiviteiten is het mogelijk om, op basis van de behoeften en voorkeuren van de bewoners, een getailleerde planning te maken. Voorbeelden van dit type zorgactiviteiten zijn ‘het toedienen van medicijnen’ en ‘hulp met opstaan en/of naar bed gaan’. Dit type zorg wordt ook wel planbate zorg genoemd. Daarnaast zijn er zorgactiviteiten die worden uitgevoerd als reactie op ‘random’ vraag. Een voorbeeld van dit type vraag is ‘hulp bij naar het toilet gaan’. Dit type zorg wordt ook wel niet-planbare zorg genoemd. Deze typen zorg karakteriseren zich door een verschillende mate van onzekerheid. Daarnaast zijn er nog fluctuaties en onzekerheden in de duur en het tijdstip van de zorg. Aan de aanbodzijde spelen met name zaken als kwalificatieniveaus, allocatiesystematiek en arbeidsvoorwaarden een belangrijke rol. Tot slot zijn er veranderende opinies met betrekking tot zorgconcepten die van invloed zijn. Denk bijvoorbeeld aan toenemende populariteit van kleinschalige zorg.
Uit het onderzoek blijkt dat zowel de vraag naar planbare als niet-planbare zorg fluctueert in de tijd en gedurende het verloop van een dag. Wel blijken de fluctuaties een voorspelbaar karakter te hebben. Om inzicht te krijgen in de karakteristieken van de niet-planbare zorgvraag is gebruik gemaakt van persoonsalarmering data. In noodsituaties moeten kwetsbare bewoners erop kunnen vertrouwen dat er zo snel mogelijk hulp ter plekke is. In de praktijk wordt hiervoor vaak gebruik gemaakt van persoonsalarmering. De bewoner heeft een alarmknop aan een halsketting of naast het bed. In geval van een noodsituatie kan de bewoner hulp inroepen door op de alarmknop te drukken. Onderzoek wijst uit dat in het gebruik van de alarmknop een duidelijke dagpatroon zichtbaar is. Figuur 1 laat het belgedrag van bewoners in een Belgisch verzorgingshuis zien. Voor iedere dag van de week (de 7 verschillende lijntjes) wordt het gemiddeld aantal belletjes per kwartier weergegeven. Daarnaast blijkt het totaal aantal alarmeringen van week tot week redelijk gelijk te zijn. Daarentegen blijkt de duur van niet-planbare zorgactiviteiten nauwelijks af te hangen van het tijdstip. Op basis van een analyse van de persoonsalarmering- data kan een geschikt wachtrijmodel worden bepaald (zie bv. Van Eeden, Moeke, & Bekker, 2016). Dit model kan ondersteuning bieden bij het bepalen van het aantal zorgmedewerkers dat nodig is om aan de vraag naar niet-planbare zorg te kunnen voldoen. Dergelijke wachtrijmodellen zouden volgens ons gebruikt moeten worden om bestaande bezettingsnormen tegen het licht te houden.

In tegenstelling tot niet-planbare zorg zou het moment waarop de zorgvraag ontstaat bij planbare zorg (in theorie) volledig voorspelbaar moeten zijn. Echter, de meeste zorginstelling hebben geen inzicht in de voorkeurstijden van de bewoners. De resultaten van een onderzoek naar de planbare zorgvraag van drie Nederlandse verpleeghuisafdelingen laten zien dat de voorkeurstijden zich concentreren gedurende de ochtend en – in mindere mate – de avond (Bekker, Moeke, & Schmidt, 2017). Dit volgt logisch uit het natuurlijke dagritme van de bewoners. Uit de wachttijden in de huidige situatie blijkt dat de personele bezetting onvoldoende ‘mee ademt’ met de vraag. Zo kunnen de wachttijden in de ochtend oplopen tot wel 40 minuten.
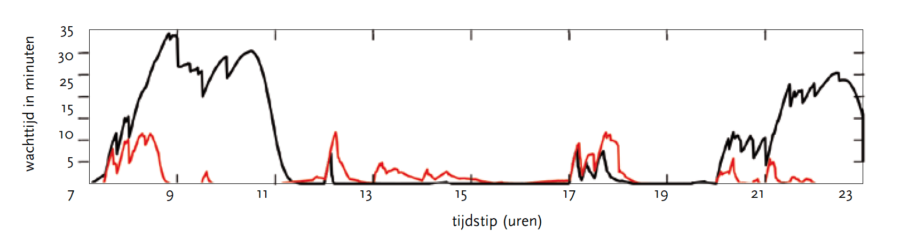
Het wachten op zorg kan aanzienlijk worden gereduceerd door zorgmedewerkers beter te verdelen over de dag. Het voorspelbare vraagpatroon gecombineerd met de mogelijkheid om zorg vooruit te schuiven maakt het gebruik van wachtrijmodellen in deze context lastig. De inzet van personeel is daarom gevangen in een Mixed- Integer Linear Programming (MILP), waarbij de stochastiek wordt meegenomen door het toelaten van verschillende scenario’s. De wachttijden in opeenvolgende perioden zijn aan elkaar gerelateerd met behulp van een Lindley-achtige vergelijking. In figuur 2 wordt voor één van de afdelingen de oorspronkelijke (in zwart) met de optimale situatie (in rood) vergeleken. Met name tijdens drukke momenten op de dag is een significante reductie van de wachttijden zichtbaar. Tijdens niet drukke momenten neemt de wachttijd slechts zeer beperkt toe.
Een algemeen wiskundig principe is dat een grotere schaalomvang over het algemeen leidt tot een betere prestatie bij gelijkblijvende belasting. Vanuit stochastisch perspectief zien we dit reeds bij klassieke wachtrijsystemen, waarbij square-root staffing principes een rode draad vormen. Vanuit een scheduling perspectief geeft schaalgrootte flexibiliteit vanwege de variatie in voorkeurstijden tussen bewoners. Dit zien we ook terug in onze studies rond verpleeghuiszorg (Lieder, Moeke, Koole, & Stolletz, 2015; Moeke, Koole, & Verkooijen, 2014; Moeke, Van de Geer, Koole, & Bekker, 2016), waaruit blijkt dat het kleinschalig organiseren van zorg kan leiden tot ‘langer wachten’. Hiermee kunnen vraagtekens worden geplaatst bij de huidige politieke ontwikkelingen. Echter, door zorgmedewerkers flexibel over woningen in te zetten kunnen de schaalnadelen worden ingeperkt. Uiteraard kunnen dergelijke organisatievormen kwantitatief worden onderbouwd, maar laten de complexe vraagpatronen en flexibele capaciteitsvormen vaak niet veel andere keus dan het ontwikkelen van een simulatiemodel.
Groter is niet per definitie beter. Zo geeft de fysieke inrichting van de instelling de nodige beperkingen. Bij een toenemende schaalgrootte nemen de afstanden die overbrugd moeten worden tussen de bewoners eveneens toe, waarmee schaaleffecten teniet gedaan kunnen worden.
Uit ons onderzoek blijkt dat data-gedreven capaciteitsplanning een belangrijke bijdrage kan leveren aan het verminderen van het ‘wachten op zorg’ en het bepalen van de juiste bezettingsnormen. Nauwkeuriger inzicht in de vraag(patronen) en de toepassing van data-gedreven optimaliseringsmethoden maken het mogelijk om zorgvraag en de inzet van zorgmedewerkers beter op elkaar af te stemmen. Tevens kan geconcludeerd worden dat beleidsmakers en managers meer oog zouden moeten hebben voor de nadelen van het kleinschalig organiseren van zorg. Uit de onderzoeken blijkt dat het kleinschalig organiseren van zorg kan leiden tot ‘lang wachten’, met name tijdens drukke periodes gedurende de dag.
Tot slot zouden we willen benadrukken dat een meer data-gedreven benadering eisen stelt aan de informatiehuishouding van aanbieders van verpleeghuiszorg. Zo is er bijvoorbeeld doorlopend inzicht nodig in de individuele vraag van bewoners (zowel planbare als niet-planbare vraag). Dergelijke data worden op dit moment veelal niet (systematisch) verzameld, maar zijn wel cruciaal voor verdere kwantitatieve analyses.
Vasterman, J., Dekker, M. (2016, November 3). Verpleeghuizen worstelen met toilet-dilemma. NRC Handelsblad. Geraadpleegd van: https://www.nrc.nl.
Centraal Planbureau (2017). Bezettingsnormen voor de verpleeghuiszorg. Geraadpleegd van: https://www.cpb.nl/sites/ default/files/omnidownload/CPB-Notitie-16-feb2017-Bezettingsnormen- voor-de-verpleeghuiszorg.pdf
Moeke, D. (2016). Towards high-value(d) nursing home care: providing client-centred care in a more efficient manner (Proefschrift). Amsterdam: Vrije Universiteit Amsterdam.
Van Eeden, K., Moeke, D., & Bekker, R. (2016). Care on demand in nursing homes: a queueing theoretic approach. Health Care Management Science, 19(3), 227–240.
Bekker, R., Moeke, D., & Schmidt, B. (2017). Keeping pace with the ebbs and flows in daily nursing home operations. Submitted.
Lieder, A., Moeke, D., Koole, G., & Stolletz, R. (2015). Task scheduling in long-term care facilities: A client-centered approach. Operations Research for Health Care, 6, 11–17.
Moeke, D., Koole, G., & Verkooijen, L. (2014). Scale and skillmix efficiencies in nursing home staffing: inside the black box. Health Systems, 3(1), 18–28.
Moeke, D., Van de Geer, R., Koole, G., & Bekker, R. (2016). On the performance of small-scale living facilities in nursing homes: A simulation approach. Operations Research for Health Care, 11, 20–34.
STAtOR 2017 Nr.4 pagina’s 8-11.
Dennis Moeke is senior onderzoeker bij het KennisDC Logistiek van de Hogeschool van Arnhem en Nijmegen (HAN). Hij doet onderzoek op het gebied van Zorglogistiek en coördineert de minor Slim Plannen en Organiseren in de Zorg. Daarnaast doceert hij aan de Arnhem Business School van de HAN. In 2016 promoveerde hij aan de Vrije Universiteit op het proefschrift Towards high-value(d) nursing home care: providing client-centred care in a more efficient manner.
E-mail: dennis.moeke@han.nl
René Bekker is universitair docent aan de afdeling Wiskunde van de Vrije Universiteit Amsterdam. Zijn onderzoek richt zich op wachtrijtheorie en op OR toepassingen binnen de zorg.
E-mail: r.bekker@vu.nl
Ger Koole is hoogleraar optimalisatie van bedrijfsprocessen aan de Vrije Universiteit. Hij doet onderzoek naar stochastische optimalisatie en toepassingen daarvan in klantcontact, zorg en revenue management. Daarnaast heeft hij deeltijdaanstellingen bij het call center-planningsbedrijf CCmath en het VU medisch centrum. Qua onderwijs is hij actief betrokken bij de bachelor, master en post-graduate opleidingen business analytics.
E-mail: ger.koole@vu.nl